 In Nederland komt ongeveer 16% van de baby’s via een keizersnede ter wereld (1). Dat zijn meer dan 28.000 pasgeborenen per jaar. Deze ‘onnatuurlijke’ manier van bevallen kan het normale verloop van het natuurlijke borstvoedingsproces beïnvloeden.
In Nederland komt ongeveer 16% van de baby’s via een keizersnede ter wereld (1). Dat zijn meer dan 28.000 pasgeborenen per jaar. Deze ‘onnatuurlijke’ manier van bevallen kan het normale verloop van het natuurlijke borstvoedingsproces beïnvloeden.
Iets meer dan de helft van de keizersnedes (54%) is ongepland (1). Deze ouders zijn dus niet voorbereid op de specifieke situatie van ‘borstvoeding geven na een keizersnede’, terwijl in een dergelijke situatie de borstvoeding vaak juist extra aandacht behoeft om succesvol te kunnen zijn.
Inhoudsopgave
In dit artikel bespreken we wat ouders en zorgverleners die met een keizersnede te maken hebben of krijgen, kunnen verwachten ten aanzien van het borstvoedingsproces.
- Wat is een keizersnede?
- Medicatie die bij een keizersnede wordt gebruikt
- Borstvoeding na een keizersnede: de basisprincipes
- Mogelijke invloed van keizersnede op borstvoeding
- Tot slot
- Literatuur
- Lees ook
Tips en trucs voor succesvol borstvoeding geven na een keizersnede lees je hier.
Wat is een keizersnede?
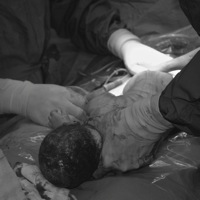 Bij een keizersnede (sectio caesarea) wordt de baby geboren via een snee in de onderbuik. Het is een zware operatie, waardoor het herstel van de moeder over het algemeen trager verloopt dan na een vaginale bevalling. Meestal verblijven moeder en kind de eerste drie dagen in het ziekenhuis, waarna thuis het herstel verder wordt voortgezet.
Bij een keizersnede (sectio caesarea) wordt de baby geboren via een snee in de onderbuik. Het is een zware operatie, waardoor het herstel van de moeder over het algemeen trager verloopt dan na een vaginale bevalling. Meestal verblijven moeder en kind de eerste drie dagen in het ziekenhuis, waarna thuis het herstel verder wordt voortgezet.
Elke operatie kan complicaties met zich mee brengen. Bovendien brengt het litteken dat door de keizersnede in de baarmoeder ontstaat extra risico’s met zich mee voor eventuele volgende zwangerschappen en bevallingen (5). Daarom wordt een keizersnede nooit zomaar verricht. Er bestaan verschillende redenen waarom tot deze manier van bevallen besloten wordt. Soms ligt er een combinatie van meerdere factoren aan ten grondslag. Grofweg zijn de meest voorkomende indicaties:
Primaire keizersnede (gepland)
- afwijkende ligging, zoals een stuit- of dwarsligging;
- het kind past niet door het moederlijke bekken;
- moeizaam verlopen vorige bevalling;
- ziekte van moeder en/of kind.
Secundaire keizersnede (ongepland)
- onvoldoende vorderen van de baring;
- foetale nood.
Medicatie die bij een keizersnede wordt gebruikt
Elk ziekenhuis heeft zijn eigen protocollen bij het verrichten van een keizersnede. Onderstaande informatie is derhalve algemeen.
Anesthesie (verdoving)
De meeste keizersnedes vinden plaats onder regionale anesthesie, ofwel: met een ruggenprik. De barende blijft tijdens de operatie bij kennis en de partner mag bij haar blijven. Er zijn verschillende manieren waarop een ruggenprik gegeven kan worden.
Spinaal
Meestal wordt gekozen voor spinale anesthesie, waarbij via een dunne naald eenmalig een hoeveelheid verdovende medicatie in de spinale ruimte (door een vlies omgeven holte met vocht, waarin zich het ruggenmerg met bijbehorende zenuwen bevindt) wordt gespoten. Dit werkt snel en kortdurend.
Epiduraal
Bij epidurale anesthesie wordt de verdovende medicatie gegeven via een dun slangetje dat in de epidurale ruimte (vet- en bindweefsellaagje dat het vlies rondom de spinale holte omgeeft en beschermt) wordt geplaatst. Het slangetje wordt aangesloten op een medicijnpomp, waardoor continu medicatie wordt afgegeven. Voor deze vorm van anesthesie wordt vaak gekozen wanneer de barende tijdens de ontsluitingsfase van de bevalling al een ruggenprik ter pijnbestrijding heeft gekregen.
Ruggenprik & borstvoeding
Gebruikelijke medicijnen bij een ruggenprik zijn ropivacaïne, bupivacaïne en levo-bupivacauïne, vaak in combinatie met sufentanyl. Er is nog niet zoveel onderzoek gedaan naar de invloed van deze middelen op borstvoeding en bovendien spreken de resultaten elkaar tegen. Bij spinale anesthesie zijn geen problemen bij de pasgeborene te verwachten. Ten eerste komt de baby al vrij snel (10-20 minuten) na het zetten van de ruggenprik ter wereld. En ten tweede: de medicatie komt vanuit het vocht in de spinale ruimte niet zo snel in de bloedbaan van moeder terecht.
De epidurale anesthesie heeft mogelijk wel invloed op de pasgeborene, met name wanneer deze al ruim voor de uiteindelijke geboorte is geplaatst. De medicatie heeft dan genoeg tijd gehad om vanuit de moederlijke bloedbaan via de moederkoek bij het ongeboren kind terecht te komen. De baby kan sloom en suf raken van deze medicatie, waardoor het sterke overlevingsinstinct dat de baby van nature heeft, wordt onderdrukt. Het missen van het belangrijke eerste aanlegmoment kan hiervan het gevolg zijn.
Algehele narcose
In zeldzame gevallen, bijvoorbeeld bij ernstige spoed, wordt nog weleens algehele narcose gebruikt, waarbij de zwangere voor de ingreep volledig in slaap wordt gebracht en actief moet worden beademd via een buisje in de keel. Hierbij maakt zij de geboorte van haar kind dus niet bewust mee. Soms mag de partner samen met een verpleegkundige op de operatiekamer aanwezig zijn, zodat hij de opvang van de baby kan zien. Zo niet, wordt het kindje na de geboorte zo snel mogelijk naar de partner toe gebracht.
Aan een algehele narcose zijn meer risico’s verbonden, zoals bijvoorbeeld het inademen (aspireren) van zure maaginhoud, welke omhoog kan komen door het liggen op de operatietafel. Er worden diverse medicijnen gebruikt om algehele narcose te bewerkstelligen, maar omdat de geboorte vlot volgt op het toedienen ervan, zal de baby hier weinig last van hebben.
Antibiotica
Om infecties na de operatie te voorkomen, krijgt elke keizersnedepatiënt direct na de geboorte van het kind een eenmalige dosis antibiotica per infuus. Hiervoor worden middelen gebruikt die geen kwaad kunnen bij het kind, zoals bijvoorbeeld cefalozine (Kefzol). Antibiotica vallen echter niet alleen schadelijke bacteriën aan, maar ruimen ook nuttige bacteriën op. Hierdoor kunnen schimmels die van nature in het lichaam voorkomen de kans krijgen zich overmatig te gaan ontwikkelen. De kans op deze bijwerking is erg klein, omdat het een eenmalige dosis antibiotica betreft. Maar mocht dit toch gebeuren, dan kan een schimmelinfectie bij moeder (en kind) het borstvoedingsproces behoorlijk bemoeilijken.
Oxytocine
Om na de geboorte de baarmoeder extra goed te laten samentrekken om het bloedverlies na de bevalling te beperken, wordt in alle ziekenhuizen standaard het middel Syntocinon gegeven. Dit is een kunstmatige versie van oxytocine, een hormoon dat het lichaam van nature zelf maakt. Gedurende de bevalling zorgt oxytocine voor weeënactiviteit, doordat het de baarmoeder laat samentrekken. Tijdens het geven van borstvoeding werkt het hormoon in op de spierlaag die rondom de melkkliertjes ligt, waardoor de melk gaat stromen (toeschietreflex). In kleine hoeveelheden kan het middel geen kwaad voor de baby. Oxytocine heeft overigens nog meer belangrijke functies. Zie de Oxytocine Factor.
Antistolling
Omdat een operatiepatiënt minder mobiel is, bestaat een hogere kans op trombose: een bloedpropje in de bloedbaan. Om het risico op deze ernstige complicatie te verkleinen, krijgt de kraamvrouw een aantal dagen preventief het antistollingsmedicijn Heparine toegediend per injectie. Dit middel wordt echter niet in de moedermelk uitgescheiden en heeft dus geen (negatieve) invloed op de baby (6).
Pijnstilling na de operatie
Na de operatie raakt de verdoving van de ruggenprik uitgewerkt en gaat men over op pijnstilling, meestal per tablet, zetpil of injectie. In sommige ziekenhuizen wordt bij vrouwen die epidurale verdoving hebben gehad direct na de operatie een medicijnpomp aangesloten op het slangetje van de epiduraal, waarmee de kraamvrouw zichzelf pijnstilling kan toedienen.
Bij voorkeur worden pijnstillers gebruikt die het bewustzijn van de pasgeborene niet beïnvloeden, zoals ontstekingsremmende pijnstillers (bijvoorbeeld: diclofenac) gecombineerd met paracetamol. Deze medicatie kan zonder problemen worden gecombineerd met borstvoeding. Wanneer de kraamvrouw erg veel pijn ervaart, is soms een opiaat (bijvoorbeeld: morfine) noodzakelijk.
Opiaten zijn medicijnen die het bewustzijn van de patiënt verminderen, waardoor deze de pijn als minder heftig ervaart. Een opiaat kan via de moedermelk de baby ook minder alert maken, maar de dosering is laag en de baby krijgt vlak na de geboorte nog maar kleine hoeveelheden moedermelk binnen. Zo’n 48 uur na de keizersnede is paracetamol ter pijnstilling vaak voldoende en dit wordt in de loop van de dagen steeds verder afgebouwd.
Adequate pijnstilling heeft altijd de voorkeur boven ondraaglijke pijn bij de kraamvrouw. Te veel pijn heeft namelijk een negatieve invloed op de beweeglijkheid in bed, het welbevinden van de moeder en daarmee ook haar draagkracht om borstvoeding te kunnen geven (3).
Borstvoeding na een keizersnede: de basisprincipes
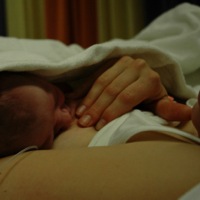
De Wereldgezondheidsorganisatie (WHO) en Unicef hebben op basis van wetenschappelijk onderzoek een tiental vuistregels voor het welslagen van borstvoeding opgesteld. Instellingen die het zogenaamde WHO/Unicef-Borstvoedingscertificaat hebben behaald, behoren volgens deze vuistregels te werken. Dit wil echter niet zeggen dat dit in de praktijk ook altijd gebeurt.
De belangrijkste vuistregels zijn
Minimaal tot 1 uur na de geboorte ongestoord huid-op-huidcontact
Wanneer een baby direct na de geboorte alle gelegenheid krijgt om zelf de borst te zoeken en eraan te drinken, zal hij deze vaardigheid opslaan op zijn ‘harde schijf’ (inprenting). De baby weet dan bij alle volgende aanlegmomenten precies wat hij moet doen. Bovendien werkt het voor zowel moeder als kind stressverminderend en bevordert het de hechting tussen beiden.
Uitleg over goed aanleggen van de baby
Na de bevalling dienen zorgverleners tijd te nemen om een kraamvrouw voor te lichten over hoe zij haar kind zelf goed aan de borst kan leggen. Goed aanleggen verkleint namelijk de kans op allerlei borstvoedingsproblemen.
Baby krijgt voeding op verzoek
Een gezonde pasgeborene zal van nature vaak (8-12 keer/24 uur, of vaker) hongersignalen laten zien. Wanneer je hier als moeder op reageert door je kindje aan te leggen en je borsten dus frequent stimuleert, komt de melkproductie goed op gang. Ook blijft de bloedsuikerspiegel van de baby op peil.
Moeder en kind worden niet van elkaar gescheiden (rooming-in)
Wanneer moeder en kind voortdurend dicht bij elkaar zijn, kun je als moeder goed op eventuele signalen van je kind reageren, en indien nodig direct aanleggen. Ofwel: je kunt voeden op verzoek.
Uitleg over op gang brengen van de melkproductie
Moeders dienen uitleg te krijgen over hoe zij hun melkproductie zo goed mogelijk op gang kunnen brengen. Wanneer voeden op verzoek lastig is of er is bijvoeding nodig, dien je uitleg te krijgen over hoe je de productie door middel van afkolven kan stimuleren.
Bijvoeding uitsluitend op medische indicatie
Wanneer een baby ongelimiteerd toegang heeft tot de borst, is bijvoeding zelden nodig. Extra kwetsbare baby’s (vroeggeborenen, te laag geboortegewicht, slechte start, etc.) hebben de eerste dag(en) soms wel bijvoeding nodig, omdat zij vatbaarder zijn voor een te lage bloedsuikerspiegel, hypothermie en geelzien. Idealiter wordt de baby bijgevoed met afgekolfde moedermelk van de eigen moeder.
Geen flessenspeen of fopspeen
Eventuele bijvoeding wordt bij voorkeur niet per fles gegeven, omdat drinken aan een flessenspeen een heel andere techniek vergt dan borstdrinken. Sommige baby’s hebben na flesdrinken moeite om (weer) goed aan de borst te drinken. Pas als de borstvoeding lekker loopt, gemiddeld na een week of zes, kan eventueel moedermelk met een fles worden gegeven.
Het gebruik van een fopspeen in de eerste dagen/weken na de geboorte kan meerdere nadelen hebben: ten eerste het verspillen van energie door zuigen zonder dat er voeding voor terug komt. Ten tweede het missen van voedingssignalen waardoor je baby minder voeding krijgt dan waar hij om vraagt (lees: nodig heeft!). Ten derde een verkeerde zuigtechniek aan de borst.
Invloed van keizersnede op borstvoeding
De kans op overtreding van bovenstaande vuistregels is groot na een keizersnede, met als veelvoorkomend gevolg dat de melkproductie uiteindelijk later op gang komt dan normaal (3). Een aantal typische borstvoedingsproblemen die na een keizersnede kunnen voorkomen:
Verstoord of verzuimd eerste contact
Afhankelijk van de reden van de keizersnede, wordt het kindje al op de OK nagekeken door de kinderarts. In een aantal ziekenhuizen mag het kindje daarna direct bij moeder op de borst komen liggen, in sommige gevallen pas op de uitslaapkamer. Dit is mede afhankelijk van hoe moeder zich voelt. Het komt regelmatig voor dat moeder haar kindje pas weer terugziet op de kraam- of couveuseafdeling. Het huid-op-huidcontact is dan langere tijd niet mogelijk en dus verstoord geweest. Soms heeft er door complicaties bij de keizersnede zelfs helemaal geen huid-op-huidcontact plaatsgevonden. Wanneer het allereerste contact verstoord of overgeslagen is, geeft dit een hogere kans op latere aanleg- en borstvoedingsproblemen.
Moeite met aanleggen
Soms is het in het begin niet gemakkelijk om je baby goed aan de borst te laten drinken, aangezien je na een keizersnede minder mobiel bent in bed. Goed rechtop gaan zitten kan lastig zijn en bovendien heb je de eerste 24 uur nog een blaascatheter en een infuus, waar je mogelijk hinder van ondervindt.
Geen of beperkte rooming-in

Het kan zijn dat de verpleging voorstelt om je baby een paar uur (of een hele nacht) in een ander vertrek te laten slapen, zodat jij beter aan je benodigde rust toekomt. Je kindje wordt dan uitsluitend naar je toe gebracht wanneer het duidelijke hongersignalen laat zien. Of het wordt bijgevoed.
Dit klinkt verleidelijk, maar kan onder meer tot gevolg hebben dat je melkproductie minder goed op gang komt, omdat het systeem van vraag en aanbod uit balans raakt. Soms kunnen er redenen zijn om voor rooming-out te kiezen, maar uiteindelijk is het natuurlijk aan jou om te beslissen wat je wilt. De voor- en nadelen dienen eerst goed met je te worden doorgesproken, zodat je een weloverwogen en eigen keuze hierin kan maken.
Wanneer een baby is opgenomen op de couveuseafdeling, zijn moeder en kind helemaal van elkaar gescheiden. Je kan niet 24 uur per dag naast je kindje blijven zitten of liggen. Je kan ook niet bij elk hongersignaal naar je kindje toe, omdat je altijd afhankelijk bent van anderen die jou per bed of rolstoel moeten verplaatsen. Tenzij je in een zogenaamde couveusesuite verblijft, maar die zijn maar in weinig Nederlandse ziekenhuizen voorhanden. Op veel couveuseafdelingen schrijven protocollen bovendien een vast aantal voedingen per 24 uur en/of vaste voedingstijden voor. Kortom: in dat geval worden je borsten minder vaak gestimuleerd dan wanneer je kindje naast je zou hebben gelegen. De kans is groot dat dit je melkproductie negatief beïnvloedt met als gevolg een verhoogde kans dat bijvoeding aan je kindje gegeven wordt.
Geen voeding op verzoek
Wanneer moeder en kind niet in dezelfde ruimte verblijven, is voeden op verzoek haast onmogelijk (zie kopje hierboven). Maar voeden op verzoek na een keizersnede is ook niet altijd gemakkelijk als moeder en kind wel vlak bij elkaar liggen. Het zelfstandig uit bedje halen van je baby kan in het begin erg lastig zijn met een grote buikwond. Wanneer je hongersignalen bij je kindje opmerkt maar zelf niet goed mobiel bent, zul je dus altijd iemand moeten vragen om je te helpen. Tenzij er in het ziekenhuis zogenaamde ‘clip-on-cribs’ beschikbaar zijn. Een ‘clip-on-crib’ is een babybedje dat aan het bed van moeder is bevestigd, zodat de moeder haar kindje altijd kan zien, aanraken en aanleggen, omdat ze op gelijke hoogte van elkaar liggen. Deze bedjes worden echter in slechts enkele Nederlandse ziekenhuizen gebruikt.
Noodzaak tot bijvoeding
Ieder ziekenhuis heeft zijn eigen bijvoedingsprotocollen. In de tien vuistregels voor het welslagen van borstvoeding van WHO/Unicef staat dat bijvoeding alleen op medische indicatie gegeven dient te worden. Over deze vuistregel wordt verschillend gedacht, zelfs in gecertificeerde ziekenhuizen.
\t
Tepel/speenverwarring of zuigverwarring
Baby’s kunnen op veel verschillende manieren bijgevoed worden: per cupje, voedingsspuitje, rechtstreeks aan de borst met een sonde, of per fles. Vooral het voeden met een fles kan de borstdrinktechniek van een baby beïnvloeden. Sommige baby’s kunnen verschillende drinktechnieken zonder problemen afwisselen, andere pasgeborenen hebben hier grote moeite mee. Daarom is voorzichtigheid geboden en is bijvoeden per fles niet verstandig.
Wanneer een baby op de kraamafdeling moet worden bijgevoed omdat bepaalde protocollen dit voorschrijven, zal dit voornamelijk in de eerste 24 uur na de bevalling zijn. In die eerste 24 uur gaat het om kleine hoeveelheden melk, welke per cupje, voedingsspuitje, lepeltje of met een sonde rechtstreeks aan de borst kunnen worden gegeven.
Baby’s die langer opgenomen liggen, meestal op een neonatologie-afdeling, hebben op den duur steeds grotere hoeveelheden moedermelk nodig. Afhankelijk van de gezondheidstoestand van moeder en/of kind, kan het intensief zijn voor de moeder om elke voeding aanwezig te zijn zodat zij haar kind live aan de borst kan voeden (als de baby tenminste zelf kan drinken). Bovendien kan aanleggen voor een zieke baby soms te veel energie kosten. Het kindje zal in zo‘n geval regelmatig worden bijgevoed. Het beleid rondom bijvoedingsmethoden verschilt erg per ziekenhuis en per situatie. In sommige ziekenhuizen wordt voeden per fles in principe vermeden, in andere wordt na enkele dagen wel gekozen voor voeden met een fles.
Indien een voeding per fles wordt gegeven, gebeurt dit idealiter volgens het paced bottle feeding-principe, de meest (borstvoedings)vriendelijke manier van flesvoeden. Helaas is dit principe nog lang niet overal bekend. In dit artikel lees je over het zogenaamd Therapeutisch voeden met de fles.
Mogelijke gevolgen van (bij)voeden met kunstmatige zuigelingenvoeding
Een baby wordt idealiter bijgevoed met afgekolfde melk van zijn eigen moeder. Want een groot nadeel van kunstmatige zuigelingenvoeding is dat slechts een kleine hoeveelheid hiervan de darmflora van de pasgeborene al drastisch verandert. De vele goede bacteriën in moedermelk zorgen normaliter voor een zuur milieu in de darmen, waar schadelijke bacteriën niet van houden. Kunstmatige zuigelingenvoeding, niet soorteigen melk dus, zorgt ervoor dat het milieu in de darmen minder zuur wordt, waardoor schadelijke bacteriën de kans krijgen om zich te nestelen en de baby ziek te maken. Bovendien kan een kleine hoeveelheid kunstmatige zuigelingenvoeding de baby gevoelig maken (sensibiliseren) voor een latere koemelkallergie en diabetes type I (4).
De Wereldgezondheidsorganisatie adviseert daarom afgekolfde melk van een andere moeder (donormoedermelk) te gebruiken, indien er geen melk van de eigen moeder beschikbaar is. Tot op heden is slechts in enkele Nederlandse ziekenhuizen donormelk voorhanden, bedoeld voor wetenschappelijk onderzoek bij extreem vroeggeboren baby’s. Bovendien wordt deze donormelk voor gebruik altijd uitgebreid getest. De kans dat in jouw ziekenhuis donormelk ter bijvoeding beschikbaar is, is dus zeer klein.
Extra vermoeidheid
Slaapgebrek door een nachtelijke bevalling en/of nachtvoedingen komt de rust die een operatiepatiënt nodig heeft voor herstel niet ten goede. Een veelvoorkomende klacht na een keizersnede is dan ook extra vermoeidheid. Dit kan ervoor zorgen dat je minder draagkracht hebt om te investeren in een goede borstvoedingsrelatie met je kind.
Complicaties bij moeder door de operatie
Een keizersnede is niet zonder risico’s. Er kan bijvoorbeeld een nabloeding optreden waardoor je je vanwege bloedarmoede niet goed voelt. Of een infectie aan de wond of de blaas, waar je ziek van bent. En ook trombose kan voorkomen, een bloedpropje in de bloedbaan. Uiteraard zijn zulke complicaties niet bevorderlijk voor een soepel verloop van het borstvoedingsproces.
Opname couveuseafdeling
Met name baby’s die relatief vroeg (<39 weken) per geplande keizersnede ter wereld komen, hebben onder andere een hogere kans op problemen met hun ademhaling, waarbij opname ter observatie op de couveuseafdeling noodzakelijk wordt geacht. (5) Van de vroeggeborenen (meerlingen nog niet meegerekend) wordt ongeveer een derde via een keizersnede geboren (1). Deze kwetsbare kindjes worden meestal ook op de neonatologie-afdeling opgenomen en juist voor hen is moedermelk extra belangrijk. Bij zeer vroeggeboren baby's kan moedermelk zelfs van levensbelang zijn. Wanneer een moeder spanningen en zorgen heeft vanwege de gezondheidstoestand van haar baby, kan haar melkproductie suboptimaal zijn. Het stresshormoon adrenaline heeft namelijk een remmende werking op het borstvoedingshormoon oxytocine, waardoor de melk minder goed kan toeschieten. Bovendien zijn moeder en kind veel van elkaar gescheiden, wat ook niet bevorderlijk is voor de melkproductie (zie 'geen of beperkte rooming-in'). Onvoldoende begeleiding
Bevallingen zijn niet altijd te voorspellen, dus op kraamafdelingen van een ziekenhuis is het vaak ‘hollen of stilstaan’. Wanneer het erg druk is, kan de zorg voor borstvoeding er ernstig bij in schieten. Sowieso is er geen 1-op-1-begeleiding in een ziekenhuis, want verpleegkundigen hebben de zorg voor meerdere kraamvrouwen. Personeelstekorten als gevolg van bezuinigingen in de zorg liggen hier mede aan ten grondslag. Meestal is de wil om te begeleiden er wel, maar de rust (lees: de tijd) niet. Bovendien schenkt de ene verpleegkundige meer aandacht aan de borstvoeding en/of beschikt deze over meer kennis over borstvoeding dan de andere.
Veel verschillende adviezen
Er leiden vele wegen naar Rome, zeker als het om borstvoeding gaat. Een advies wat bij de ene moeder werkt, is voor een andere moeder wellicht niet handig. Borstvoeding is maatwerk! Omdat er in een ziekenhuis veel verschillende zorgverleners aan je bed komen, met ieder hun eigen inzichten en ideeën, krijg je bijna altijd te maken met (te) veel verschillende borstvoedingsadviezen. Soms is het fijn om uit al deze tips te kunnen kiezen, maar over het algemeen worden kraamvrouwen er juist erg onzeker van. Dit is natuurlijk niet bevorderlijk voor je zelfvertrouwen.
Het zou daarom zoveel fijner zijn als er in elk ziekenhuis voldoende gecertificeerde lactatiekundigen werkzaam konden zijn, die dagelijks alle kraamvrouwen zouden kunnen begeleiden!
Moeder durft niet voor zichzelf op te komen
Voor bijna alle kraamvrouwen is een ziekenhuisomgeving vreemd. Je bent er te gast en bovendien afhankelijk van de degenen die voor jou en je kindje zorgen. Dit kan voor scheve verhoudingen zorgen, omdat je uit beleefdheid misschien geneigd bent het door de zorgverleners voorgestelde (borstvoedings)beleid te volgen, terwijl je het er eigenlijk niet mee eens bent. Of je denkt dat je zorgverlener het toch wel bij het juiste eind heeft. Bijvoorbeeld wanneer jij eigenlijk wilt starten met kolven, terwijl de verpleegkundige dat niet nodig vindt. Of een verpleegkundige die voorstelt om jou een nachtje te laten slapen, zonder je te informeren over de consequenties die dit voor jouw melkproductie kan hebben. Een moeder moet soms sterk in haar schoenen staan om haar eigen weg te kunnen volgen.
Tot slot
Ondanks het feit dat een keizersnede behoorlijk wat invloed kan hebben op het verloop van de borstvoeding, zijn er genoeg vrouwen die uiteindelijk prima hun kind zelf hebben kunnen voeden. Je eigen motivatie (samen met die van je partner) is uiteindelijk de belangrijkste voorspellende factor voor het welslagen van de borstvoeding, en niet de wijze van bevallen. (2)
Literatuur
- 1 – Stichting Perinatale Registratie Nederland: www.perinatreg.nl (cijfers 2012)
- 2 – Breastfeeding and Human Lactation | Riordan & Wambach (2010)
- 3 – Breastfeeding: a guide for the medical profession | Lawrence & Lawrence (2011)
- 4 – Core Curriculum for the Lactation Consultant | M. Walker (2010)
- 5 – Richtlijn ‘Indicatiestelling Sectio Caesarea’ | NVOG (2011)
- 6 – Medications and Mother’s Milk | Thomas Hale (2011)
Lees ook
- Succesvol borstvoeding geven na een keizersnede
- De Oxytocine Factor
- Het Nieuwe Borstvoeding Boek, Stefan Kleintjes, lactatiekundige Groningen-Bedum & Gonneke van Veldhuizen-Staas, lactatiekundige Helmond
- Eten voor de Kleintjes, kleintjes van 0-4 leren zelf eten, Stefan Kleintjes, kinderdiëtist en lactatiekundige Groningen Bedum; 10e druk september 2019
- Bestel hier je boeken bij Kenniscentrum Borstvoeding
- Kolven in de zwangerschap
- Alles over spruw en candida
- Afkolven van moedermelk
- Borstvoeding op de OK, het kan!
Met dank aan
- Rina Gootjes, O&G-verpleegkundige en lactatiekundige IBCLC
- Linda van Lankvelt-Hurkens, O&G-verpleegkundige
- J.A. van der Zee, anesthesioloog