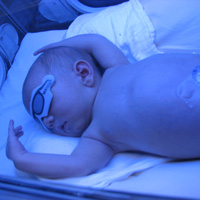
 Geelzucht wordt veroorzaakt door ophoping van bilirubine in het bloed. Bilirubine is de gele kleurstof die ontstaat bij de afbraak van oude rode bloedcellen. Het is normaal dat oude rode bloedcellen worden afgebroken, maar de gevormde bilirubine veroorzaakt doorgaans geen geelzucht omdat de lever het omzet en het via de darmen afvoert. De pasgeboren baby wordt echter in de eerste paar dagen vaak geel omdat het lever-enzym dat de bilirubine omzet nog niet helemaal rijp is.
Geelzucht wordt veroorzaakt door ophoping van bilirubine in het bloed. Bilirubine is de gele kleurstof die ontstaat bij de afbraak van oude rode bloedcellen. Het is normaal dat oude rode bloedcellen worden afgebroken, maar de gevormde bilirubine veroorzaakt doorgaans geen geelzucht omdat de lever het omzet en het via de darmen afvoert. De pasgeboren baby wordt echter in de eerste paar dagen vaak geel omdat het lever-enzym dat de bilirubine omzet nog niet helemaal rijp is.
Daarbij hebben pasgeboren baby’s meer rode bloedcellen dan volwassenen en dus worden er meer cellen tegelijkertijd afgebroken. Ook verschillen deze cellen van die van volwassenen en leven ze minder lang. Dit alles betekent dat er meer bilirubine ontstaat in het lichaam van een pasgeborene dan bij een volwassene. Als de baby prematuur is, of stress heeft door een moeilijke bevalling, of een moeder met diabetes heeft, of als er meer rode bloedcellen dan normaal afgebroken worden, zoals bij tegenstrijdige bloedgroepen, kan het bilirubinegehalte in het bloed meer dan normaal stijgen.
Twee soorten geelzucht
De lever zet bilirubine om zodat het uit het lichaam verwijderd kan worden. Deze veranderde bilirubine wordt nu geconjugeerde, direct reagerende of water oplosbare bilirubine genoemd. De drie termen betekenen in wezen hetzelfde.
Als de lever echter niet zo goed werkt, zoals dat bij sommige infecties voorkomt of als de buisjes die de bilirubine naar de darmen transporteren verstopt zijn, kan het omgezette bilirubine zich in het bloed ophopen en ook geelzucht veroorzaken. Als dit gebeurt komt de omgezette bilirubine in de urine en deze kleurt dan bruin. Deze bruine urine is een belangrijk signaal dat het hier niet om ‘gewone’ geelzucht gaat.
Geelzucht die ontstaat door geconjugeerde bilirubine is altijd abnormaal, vaak ernstig en de baby moet onmiddellijk grondig worden onderzocht. Behalve bij een paar bijzonder zeldzame stofwisselingsziekten, kan en zou de borstvoeding voortgezet moeten worden (en dit is ook beter).
Ophoping van bilirubine voordat het door het leverenzym is omgezet, kan normaal zijn en is fysiologische geelzucht. Deze bilirubine heet ongeconjugeerde, indirect reagerende of vet oplosbare bilirubine. Fysiologische geelzucht begint ongeveer op de tweede dag, bereikt het hoogtepunt op de derde of vierde dag en begint dan te verdwijnen. Er kunnen echter andere problemen die dit type geelzucht kunnen verergeren, en die kunnen dan mogelijk behandeld worden. Omdat deze problemen geen relatie hebben met de borstvoeding, zou de borstvoeding normaal voortgezet moeten en kunnen worden. Als de baby bijvoorbeeld ernstige geelzucht heeft als gevolg van snelle afbraak van rode bloedcellen, is dit geen reden om de baby van de borst te nemen. Borstvoeding zou in zo’n situatie gewoon moeten doorgaan.
Zogenaamde moedermelkgeelzucht
Moedermelkgeelzucht heeft zijn hoogtepunt rond de 10de tot 21ste dag, maar kan twee tot drie maanden aanhouden. Borstvoedingsgeelzucht is normaal. Zelden tot nooit hoeft de borstvoeding hier zelfs maar voor even voor gestaakt te worden. Het is maar zeer sporadisch nodig om een behandeling, zoals lichttherapie, toe te passen. Er is geen greintje bewijs dat deze geelzucht voor de baby enig probleem oplevert. Borstvoeding hoeft niet gestaakt te worden ‘om een diagnose te kunnen stellen’.
Als de baby het prima doet op alleen maar borst dan is er geen enkele reden om de borstvoeding te staken of bijvoeding te geven, ook al wordt de bijvoeding gegeven met een borstvoedingshulpset. Het idee dat er iets fout is met de baby met geelzucht komt van de aanname dat de kunstgevoede baby de norm is waaraan we moeten afmeten hoe de borstgevoede baby zou moeten zijn. Deze denkwijze, die vrijwel universeel is onder zorgverleners, zet logica volledig op z’n kop.
De redenering is als volgt: de baby die kunstvoeding krijgt, heeft na de eerste week zelden geelzucht, en als hij het heeft, is er meestal iets mis. Daarom maakt men zich zorgen over de baby met zogenaamde moedermelkgeelzucht en ‘moet er iets aan gedaan worden’. Maar onze ervaring leert dat de meeste baby’s die uitsluitend borstvoeding krijgen en gezond zijn en goed aankomen op de leeftijd van vijf – zes weken (of soms nog wat langer) nog steeds geel zien. De vraag zou juist moeten zijn of het normaal is om geen geelzucht te krijgen en of de afwezigheid van geelzucht iets is waar we ons zorgen over zouden moeten maken. Staak de borstvoeding niet vanwege ‘moedermelkgeelzucht’!
Geelzucht als gevolg van te weinig melk
Als de baby weinig melk krijgt, is er vaak heel weinig ontlasting en deze komt onregelmatig, zodat de bilirubine die in de darmen van de baby zat, weer opnieuw in de bloedstroom wordt opgenomen in plaats van dat deze het lichaam met de ontlasting verlaat.
Het is duidelijk dat het goed op gang brengen van de borstvoeding de beste manier is om deze vorm van geelzucht te voorkomen). Het van de borst nemen of flesjes geven is beslist niet het eerste wat je doet bij geelzucht als gevolg van te weinig melk.
Als de baby goed drinkt, kan het verhogen van het aantal voedingen voldoende zijn om het bilirubinegehalte sneller te doen dalen, maar feitelijk hoeft er niets gedaan te worden.
Als de baby slecht drinkt, kan hij door hulp bij het aanleggen beter drinken en dus meer melk krijgen. Borstcompressie om meer melk naar de baby te leiden kan helpen. Als beter aanleggen en borstcompressie niet helpen, is een borstvoedingshulpset het aangewezen middel om bijvoeding te geven.
Lichttherapie: bilirubine lamp
Een baby die lichttherapie krijgt, heeft meer vloeistof nodig. Als de baby goed aan de borst drinkt, is wat vaker voeden meestal voldoende om in de toegenomen behoefte te voorzien. Als de baby echter volgens de arts meer vloeistof nodig heeft, gebruik dan voor het bijvoeden een borstvoedingshulpset, bij voorkeur gevuld met afgekolfde moedermelk, afgekolfde melk gemengd met glucosewater of puur glucosewater en liever geen kunstvoeding.
Noot van de redactie
Het erger geel zien, dan je bij normale fysiologische geelzucht zou verwachten, als gevolg van het drinken van te weinig moedermelk wordt ook wel ‘borstvoedinggeelzucht’ genoemd, omdat je dit vrijwel nooit ziet bij kinderen die kunstvoeding krijgen. Borstvoedinggeelzucht zou beter ‘geen-borstvoeding-geelzucht’ genoemd kunnen worden, omdat het veroorzaakt wordt door een tekort aan borstvoeding.
Lees ook
- Krijgt mijn baby wel genoeg? Protocol om de inname van moedermelk door de baby te verhogen
- Borstcompressie
- Het gebruik van de borstvoedingshulpset
- Borstvoeding: een goed begin is het halve werk
Heb je nog vragen? Lees ook…
- Het Nieuwe Borstvoeding Boek, Stefan Kleintjes, lactatiekundige Groningen-Bedum & Gonneke van Veldhuizen-Staas, lactatiekundige Helmond
- Eten voor de Kleintjes, kleintjes van 0-4 leren zelf eten, Stefan Kleintjes, kinderdiëtist en lactatiekundige Groningen Bedum; 10e druk september 2019
- Bestel hier je boeken bij Kenniscentrum Borstvoeding
- The ultimate breastfeeding book of answers, Jack Newman
- The latch and other keys to breastfeeding success, Jack Newman
- Mail Jack Newman
- Bekijk borstvoedingvideo’s
- Kijk op de site van Jack Newman
Artikelgegevens
- Hand-out #Breastfeeding and jaundice © 2005. Vertaling © 2010
- Vertaling: Danielle Mitchell, Grietje Elsien de Jong-Taekema
- (Eind)redactie: Gonneke van Veldhuizen-Staas, Karin Dunning, Stefan Kleintjes
- Deze hand-out mag zonder verdere toestemming gekopieerd en verspreid worden, op voorwaarde dat hij in geen geval gebruikt wordt in enige context die de WHO-code op de marketing van vervangingsmiddelen van moedermelk schendt én dat tevens wordt voldaan aan de criteria gesteld in copyright
- Written and revised (under other names): Jack Newman, MD, FRCPC, IBCLC © 1995-2005
- Revised: Jack Newman MD, FRCPC, IBCLC and Edith Kernerman, IBCLC, © 2008, 2009
